Kaszel to najczęstszy objaw ze strony układu oddechowego, z którym mierzymy się w opiece ambulatoryjnej u dzieci. Podział kaszlu możemy przeprowadzić na podstawie kryterium czasowego: ostry i przewlekły oraz jego charakteru: suchy i produktywny. Kaszel ostry zwykle nie przysparza trudności diagnostycznych z uwagi na najczęstszą znaną etiologię tego schorzenia w postaci infekcji wirusowej. W diagnostyce kaszlu przewlekłego najistotniejsze jest szczegółowe przeprowadzenie wywiadu i badania fizykalnego. Prawidłowe badanie pacjenta w połączeniu z odpowiednimi badaniami pomocniczymi pozwalają na szybkie postawienie rozpoznania i wdrożenie leczenia przyczynowego. W przypadku leczenia farmakologicznego kaszlu należy kierować się profilem bezpieczeństwa stosowanych leków oraz ich mechanizmem działania.
Dział: Studium przypadku
Na związek między kolką niemowlęcą ze zmianami mikrobioty jelitowej określanymi mianem dysbiozy oraz występowaniem minimalnego stanu zapalnego jelit wskazuje coraz więcej dowodów naukowych. Na rynku, także krajowym, dostępne są preparaty zaliczane do żywności specjalnego przeznaczenia medycznego (ŻSPM) zawierające składniki i modyfikacje składu, które redukują nasilenie kolki u niemowląt karmionych sztucznie. Składniki te, takie jak prebiotyki, postbiotyki, modulują mikrobiotę, zbliżając ją do tej obserwowanej u zdrowych niemowląt karmionych piersią. W pracy przedstawiono zasady dietetycznego leczenia kolki u dzieci karmionych mieszankami modyfikowanymi, a także inne sposoby łagodzenia objawów kolki nie tylko u dzieci karmionych sztucznie, ale także karmionych piersią. Przedstawiono także inne powszechnie stosowane metody radzenia sobie z kolką niemowlęcą nie zawsze potwierdzone dobrymi badaniami klinicznymi.
Zaparcie to powszechne schorzenie gastroenterologiczne w populacji dziecięcej – stanowi powód ok. 3% wizyt w gabinecie pediatry i 25% u gastroenterologa. Zaparcia ze względu na przyczynę można podzielić na organiczne oraz czynnościowe, przy czym ta druga grupa stanowi przeważającą część przypadków. Bez względu na etiologię, są problemem złożonym i niestety często bagatelizowanym – leczonym zbyt późno lub niedostatecznie długo. Zrozumienie podłoża zaparć oraz prawidłowe dobranie środków stanowią o skuteczności terapii. Poniżej omówiono przyczyny, diagnostykę oraz leczenie zaparcia u dzieci, kładąc szczególny nacisk na metody niefarmakologiczne leczenia. Uwagę skupiono głównie na zaparciu czynnościowym.
U wielu dzieci wykonywane są badania krwi, zwłaszcza obecnie, kiedy rodzice obawiają się powikłań po COVID-19. Z tymi badaniami trafiają następnie do lekarza. Prawie w każdym badaniu można znaleźć jakiś parametr wychodzący poza granicę normy. Pediatra bądź neonatolog muszą zdecydować, które z odchyleń są klinicznie nieistotne, które wymagają jego interwencji, a w jakich sytuacjach dziecko powinno być skierowane do hematologa.
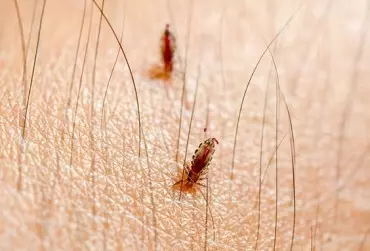
Świerzb i wszawica to powszechnie występujące ektoparazytozy, które głównie są przenoszone drogą kontaktu be zpośredniego. Świerzb (ang. scabies) rozwija się na skutek infestacji świerzbowcem ludzkim (Sarcoptes scabiei var. hominis), obligatoryjnym ektopasożytem człowieka. W porównaniu do osób dorosłych, u niemowląt i małych dzieci stwierdza się nieco odmienną morfologię i zasięg wykwitów skórnych. Zmiany są bardziej rozległe, z tendencją do zajmowania okolicy dłoni i podeszew, nadgarstków i kostek. Ponadto może dochodzić do zajęcia skóry głowy. Często w obrębie wykwitów pierwotnych dochodzi do wystąpienia wtórnego nadkażenia bakteryjnego i spryszczenia. Zmianom skórnym mogą towarzyszyć objawy ogólne w postaci niechęci do przyjmowania pokarmów, rozdrażnienia. Rozpoznanie choroby ułatwiają kryteria International Alliance for the Control of Scabies (IACS) Consensus Criteria for the Diagnosis of Scabies. U dzieci powyżej 2 miesiąca życia w terapii scabies z wyboru wykorzystuje się miejscowo aplikowaną permetrynę 5%. Wszawica, określana także jako pedikuloza, jest chorobą pasożytniczą wywoływaną przez wszy ludzkie. Wyróżnia się trzy rodzaje wszawicy: głowową, łonową i odzieżową. Najbardziej charakterystycznym objawem jest intensywny świąd. W obrazie klinicznym dominują wykwity wtórne rozwijające się na skutek drapania skóry. Rozpoznanie choroby opiera się o wykrycie żywych wszy. W terapii wykorzystuje się pyretryny, permetrynę, dimetikon. W przypadku rozpoznania chorób konieczne jest wdrożenie odpowiednich zaleceń higienicznych oraz leczenie osób mających bezpośredni kontakt z zarażonymi.
W codziennej praktyce lekarskiej spotykamy się często z zapaleniem zatok przynosowych. Grupa ekspertów w 2020 roku wydała dokument porządkujący objawy, diagnostykę oraz sposoby leczenia pacjentów z zapaleniem zatok. Jest to kontynuacja dokumentu EPOS 2012. Po porównaniu obu dokumentów można stwierdzić, że zmianie uległ podział zapaleń zatok, uporządkowane zostały zalecenia dla pacjentów przed zgłoszeniem się do lekarza, leczenie przez lekarza rodzinnego oraz opieka specjalistyczna. Przedstawiono wskazania i czas wykonywania badań obrazowych, również większy nacisk został położony na diagnostykę wtórnych przyczyn zapaleń zatok.
Ospa wietrzna jest chorobą zakaźną, wywoływaną przez wirus ospy wietrznej i półpaśca (Varicellazoster virus, VZV). Jej charakterystycznym objawem są zróżnicowane zmiany skórne: wysypka w postaci grudek, charakterystycznych pęcherzyków wypełnionych przeźroczystym płynem, a następnie krost z mętną, ropną zawartością. Na ospę wietrzną chorują tylko ludzie, a jedynym rezerwuarem czynnika etiologicznego – VZV jest człowiek.
W niniejszym opracowaniu przedstawione zostały najważniejsze aktualne (2020 rok) zalecenia Europejskiej Akademii Alergologii i Immunologii Klinicznej dotyczące zapobiegania IgE-zależnej alergii na pokarm. W porównaniu z wcześniejszymi wytycznymi z 2014 roku, trzy najważniejsze zmiany obejmują: (1) wprowadzanie dobrze ugotowanego (ale nie pasteryzowanego lub surowego) jaja kurzego do diety niemowląt w ramach wprowadzania pokarmów uzupełniających (umiarkowana jakość danych); (2) w populacjach, w których występuje duże ryzyko alergii na orzeszki ziemne, wprowadzanie orzeszków ziemnych do diety niemowląt, w odpowiedniej dla wieku formie, w czasie wprowadzania pokarmów uzupełniających (umiarkowana jakość danych); (3) unikanie suplementacji mlekiem modyfikowanym na bazie mleka krowiego w 1. tyg.ż. (niska jakość danych). Przedstawienie aktualnego stanu wiedzy ma na celu ułatwienie lekarzom postępowania w codziennej praktyce.
Układ pokarmowy noworodka i niemowlęcia, a potem i małego dziecka spełnia co prawda wszystkie podstawowe funkcje, jednak jego dojrzałość czynnościowa u poszczególnych dzieci bywa w czasie zróżnicowana. Zmniejszone napięcie dolnego zwieracza przełyku sprzyja typowym dla wieku niemowlęcego regurgitacjom i ulewaniu. Aktywność i ilość wydzielanych enzymów trawiennych, z wyjątkiem laktazy, dojrzewa i osiąga poziom dorosłych w różnym czasie (np. amylaza trzustkowa i pepsyna dopiero ok. 1. r.ż.). Obniżone jest wydzielanie soku żołądkowego, a jego pH jest stosunkowo wysokie. Czas pasażu u niemowląt i dzieci młodszych wydaje się krótszy niż u dzieci starszych i dorosłych. Wydzielanie żółci oraz krążenie kwasów żółciowych są początkowo niedoskonałe, co przejściowo upośledzać może trawienie tłuszczów. Pierwsze dwa lata życia to także okres dojrzewania i stabilizowania się mikrobioty jelitowej – jej skład i funkcjonalność zbliżoną do obserwowanej u dorosłych dzieci uzyskują ok. 2.–3. r.ż. Wszystko to powoduje większe lub mniejsze problemy z adaptacją do spożywanych posiłków i wywoływać może zaburzenia określane ogólnym mianem czynnościowych.
Niedokrwistość należy do najczęstszych chorób układu krwiotwórczego. Spośród przyczyn niedokrwistości najczęstszą u dzieci jest niedokrwistość z niedoboru żelaza. Może ona wystąpić w każdym wieku, ale głównie obserwuje się ją w okresach intensywnego wzrostu, czyli w dwóch pierwszych latach życia i w okresie pokwitania. Z uwagi na bezpośredni wpływ niedokrwistości na rozwój organizmu i jakość życia zwłaszcza w pierwszym roku życia, ogromne znaczenie ma zapobieganie jej wystąpieniu za pomocą prawidłowo stosowanej profilaktyki.
Rdzeniowy zanik mięśni (SMA – spinal muscular atrophy) jest postępującą chorobą zwyrodnieniową neuronów ruchowych prowadzącą do zaniku mięśni. Jest to choroba uwarunkowana genetycznie i spowodowana mutacją w genie SMN1, odpowiedzialnym za produkcję białka SMN, które jest niezbędne do prawidłowego funkcjonowania motoneuronów. Tradycyjnie SMA dzieli się na cztery typy. Obecnie używana jest klasyfikacja funkcjonalna, której wyznacznikiem jest najwyżej osiągnięty etap rozwoju ruchowego. Rozpoznanie rdzeniowego zaniku mięśni stawia się na podstawie objawów klinicznych, ale przede wszystkim badania genetycznego, potwierdzającego mutację w genie SMN1 oraz określającego liczbę kopii genu SMN2, mającego duże znaczenie prognostyczne. Poznanie molekularnego podłoża rdzeniowego zaniku mięśni pozwoliło na przygotowanie leków specjalnie dedykowanych tej chorobie. Pierwszym preparatem, dopuszczonym do leczenia SMA, był nusinersen (Spinraza). Kolejną opcją terapeutyczną jest zastosowanie terapii genowej opartej na wirusie AAV9, w celu dostarczenia, komplementarnego do SMN1, niezmutowanego DNA do motoneuronów.