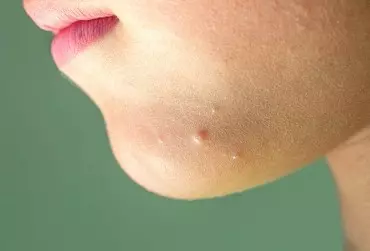
Mięczak zakaźny (Molluscum contagiosum – MC) jest powszechnie występującym zakażeniem skóry i błon śluzowych. Czynnikiem etiologicznym jest wirus z rodziny Poxviridae. Najwięcej zachorowań obserwuje się u dzieci w wieku 3–10 lat. W populacji osób dorosłych MC jest zaliczany do chorób przenoszonych drogą płciową. Do metod terapeutycznych zaliczamy: usuwanie mechaniczne, łyżeczkowanie, krioterapię, laseroterapię, elektrokoagulację oraz leczenie miejscowe.
Dział: Studium przypadku
Ostra biegunka jest jedną z najczęstszych przyczyn porad pediatrycznych wśród małych dzieci, a co więcej: jest również jedną z najczęstszych przyczyn hospitalizacji w tej grupie wiekowej. Najczęściej ma ona łagodny przebieg, charakter samoograniczający się i nie wymaga leczenia. Jednakże czasem może prowadzić do zagrażających życiu konsekwencji, takich jak odwodnienie oraz zaburzenia gazometryczne i elektrolitowe. Z tej przyczyny niezwykle ważne jest nie tylko zgodne z najnowszymi zaleceniami postępowanie diagnostyczno-terapeutyczne, ale również profilaktyka poprzez edukację społeczeństwa, poprawę warunków sanitarnych, przestrzeganie zasad prawidłowej higieny, zapewnienie odpowiedniej jakości wody pitnej, promowanie karmienia piersią oraz szczepienia ochronne.
W pracy przedstawiono aktualne rekomendacje dotyczące leczenia ostrego zapalenia ucha środkowego (OZUŚ) u dzieci oraz powikłania usznopochodne związane z tym schorzeniem. OZUŚ jest jedną z najczęstszych przyczyn udzielania porad w gabinecie lekarza podstawowej opieki zdrowotnej. Szczyt zachorowań przypada na pacjentów w wieku od 6. do 12. m.ż. W początkowym etapie infekcji rekomendowane jest postępowanie objawowe w postaci leczenia przeciwbólowego i przeciwzapalnego, a dopiero przy braku poprawy zalecane jest włączenie antybiotykoterapii. Najczęstszym powikłaniem wewnątrzskroniowym OZUŚ jest zapalenie wyrostka sutkowatego, które wymaga wdrożenia szeroko spektralnej antybiotykoterapii wraz z paracentezą, jednak brak poprawy klinicznej stanowi wskazanie do interwencji chirurgicznej w postaci mastoidektomii. Pojawienie się objawów neurologicznych u dziecka z OZUŚ, takich jak zaburzenia świadomości, drgawki, silny ból głowy, sztywność karku, wskazują na powikłania wewnątrzczaszkowe. Konieczne jest wówczas pilne wykonanie badań obrazowych oraz interwencja laryngologiczna, która w istotny sposób wpływa na proces gojenia i rokowanie. Nawracające zapalenie opon mózgowo-rdzeniowych u dziecka wymaga wykluczenia płynotoku usznego związanego z wrodzoną wadą ucha.
Rotawirusy stanowią najczęstszy infekcyjny czynnik etiologiczny nieżytów żołądkowo-jelitowych u dzieci do 5. r.ż. W świecie odpowiadają za ok. 5% zgonów w tej grupie wiekowej. W krajach rozwiniętych są częstą przyczyną wizyt małych dzieci w gabinetach lekarskich, ich hospitalizacji, a także jedną z najczęstszych przyczyn zakażeń wewnątrzszpitalnych. Najcięższy przebieg kliniczny ma pierwsza infekcja rotawirusowa w życiu dziecka. Prawie każde dziecko przechodzi przynajmniej jedną infekcję wywołaną tym patogenem do 5. r.ż. W ostatniej dekadzie zgłaszano rocznie w Polsce 20–34 tys. potwierdzonych przypadków zakażeń wywołanych rotawirusami, z czego ponad 90% to dzieci hospitalizowane. Brak jest danych dotyczących rzeczywistej liczby zakażeń. Poza wiekiem dziecka (najcięższy przebieg dotyczy dzieci do 2 lat) istnieje niewiele czynników, na podstawie których możemy przewidzieć ciężkość przebiegu zakażenia. U każdego dziecka może dojść do ciężkiego odwodnienia wymagającego leczenia w warunkach szpitalnych. Najskuteczniejszą metodą profilaktyki zakażeń rotawirusowych są szczepienia ochronne. Od 2021 r. zostały one wprowadzone do Programu Szczepień Ochronnych dla wszystkich niemowląt. Biorąc pod uwagę efekty, jakie uzyskano w innych krajach prowadzących powszechne szczepienia, liczymy na znaczne ograniczenie występowania infekcji rotawirusowych, a zwłaszcza hospitalizacji z tego powodu. Podstawowym zadaniem pediatrów zajmujących się dziećmi w ramach podstawowej opieki zdrowotnej jest właściwa realizacja szczepień, czyli podanie pierwszej dawki do ukończenia 12. tyg. ż. oraz zakończenie cyklu szczepienia optymalnie do 24. tyg.ż.
W pracy omówiono zasady rozpoznawania alergii na białka mleka krowiego (ABMK) z perspektywy lekarza pediatry pracującego w POZ, niebędącego ani gastroenterologiem, ani alergologiem. Wnikliwa analiza objawów klinicznych wraz z testem eliminacji i ewentualnej prowokacji są wystarczającymi kryteriami rozpoznawczymi i pozwalają na włączenie leczenia bez konsultacji ze specjalistą. Badania pomocnicze (sIgE – testy skórne) w samym rozpoznaniu nie odgrywają zasadniczej roli, jednak w podejmowaniu decyzji dotyczących ewentualnej prowokacji, czasu oraz miejsca jej przeprowadzenia są już niezbędne. Otwarty test prowokacji może być przeprowadzany w sposób bezpieczny w warunkach POZ tylko w przypadku alergii IgE-niezależnej. We wszystkich innych przypadkach (alergia IgE-zależna, reakcje anafilaktyczne w wywiadzie) test prowokacji (zarówno otwarty, jak i z podwójnie ślepą próbą) powinien być przeprowadzany w warunkach szpitalnych, i tylko wtedy, gdy są zapewnione warunki do udzielenia natychmiastowej pomocy lub resuscytacji oraz dostęp do co najmniej dwóch żył. Przedstawiono także zasady kontroli przebiegu alergii na BMK.
Kaszel jest częstą dolegliwością, z jaką rodzice zgłaszają się do lekarza podstawowej opieki zdrowotnej. W artykule przedstawiono zastosowanie leków przeciwkaszlowych z uwzględnieniem roli lewodropropizyny jako leku bezpiecznego, szeroko stosowanego zarówno w populacji ludzi dorosłych, jak i dzieci ze zwróceniem uwagi na jej właściwości farmakokinetyczne i farmakodynamiczne.
Większość przypadków COVID-19 dotyczy głównie dorosłych. Częstość występowania COVID-19 jest znacznie mniejsza u dzieci niż u dorosłych, ale występowanie zakażeń SARS-CoV-2 u dzieci jest prawdopodobnie niedodiagnozowane w wyniku dużej liczby przypadków bezobjawowych lub łagodnie przebiegających. Dzieci są narażone na ogniska zakażeń rodzinnych. Transmisja wertykalna zakażeń lub przenoszenie wirusa z mlekiem matki nie zostały jeszcze udowodnione. Znaczna część zakażeń SARS-CoV-2 u dzieci ma charakter bezobjawowy. W przypadkach objawowych zazwyczaj obserwuje się łagodne objawy: kaszel, gorączkę, ból gardła, objawy żołądkowo-jelitowe. Część przypadków COVID-19 u dzieci może wymagać przyjęcia do szpitala. Jednak konieczność hospitalizacji na oddziałach intensywnej terapii i przypadki śmiertelne zdarzają się stosunkowo rzadko. Wieloukładowy zespół zapalny u dzieci i młodzieży czasowo związany z SARS-CoV-2 jest nowo pojawiającą się chorobą, która może mieć ciężki przebieg. Większość przypadków COVID-19 u dzieci wymaga leczenia objawowego. W przypadku ciężkiej lub krytycznej choroby decyzja o rozpoczęciu leczenia przeciwwirusowego powinna być podejmowana indywidualnie. Przypadki wielosystemowego zespołu zapalnego u dzieci i młodzieży związanego z SARS-CoV-2 wymagają leczenia immunomodulacyjnego. Dostępne szczepienia ochronne są bezpieczne i aktualnie stanowią jedyną metodę zmierzającą do opanowania częstości nowych zakażeń SARS-CoV-2, ale zarejestrowane do populacji powyżej 16. r.ż.
Szczepionki skojarzone to preparaty powszechnie używane w realizacji szczepień ochronnych. W krajach rozwiniętych, w realizacji programów powszechnych, stosowane są tzw. preparaty wysokoskojarzone uodparniające przeciw błonicy, tężcowi, krztuścowi, poliomyelitis, zakażeniom wywołanym przez Haemophilus influenazae B oraz w przypadku szczepionek 6-składnikowych – zapaleniu wątroby typu B. Nowoczesne szczepionki posiadają bezkomórkowy składnik krztuścowy (od 1 do 5 antygenów wyizolowanych z pałeczki Bordetella pertussis), który jest mniej reaktogenny w porównaniu z pełnokomórkowym. W Polsce preparaty te stosowane są w szczepieniach wcześniaków, dzieci z masą urodzeniową < 2500 g, dzieci z przeciwwskazaniami do podania pełnokomórkowego składnika krztuścowego. Dla pozostałych dzieci preparaty te finansowane są przez rodziców. Ich stosowanie w istotny sposób zmniejsza częstość występowania odczynów poszczepiennych, zmniejsza liczbę iniekcji, stwarza możliwość jednoczasowego podania preparatów zalecanych, tj. szczepienia przeciw meningokokom.
Pokrzywka jest jedną z najczęstszych chorób dermatologicznych. Ostra pokrzywka jest rozpoznawana jeśli objawy trwają poniżej 6 tygodni, a przewlekła powyżej 6 tygodni. U dzieci najczęstszą przyczyną ostrej pokrzywki jest: infekcja, alergia na pokarm, konserwanty, leki, alergeny powietrznopochodne. Pokrzywka przewlekła może być klasyfikowana jako spontaniczna, przy nagłym samoistnym pojawieniu się objawów (Chronic Spontaneus Urticaria, CSU) lub indukowana (Chronic Inducible Urticaria, CindU), poprzednio określana jako fizykalna. Pokrzywka ta wymaga specyficznych, fizycznych czynników wywoławczych, takich jak światło słoneczne, ucisk, wibracje, ekspozycja na zimno, ciepło, wodę, bodziec cholinergiczny.
Realizacja szczepień zgodnie z obowiązującym Programem Szczepień Ochronnych (PSO) w czasie pandemii COVID-19 jest zagadnieniem o podstawowym znaczeniu pozostającym w gestii podstawowej opieki zdrowotnej. Streptococcus pneumoniae należy do głównych czynników etiologicznych odpowiedzialnych za inwazyjne zakażenia u pacjentów w wieku > 3. m.ż. Pomimo istniejących metod diagnostycznych i dostępnej antybiotykoterapii wystąpienie objawów inwazyjnej choroby penumokokowej (IChP) związane jest ciągle ze stosunkowo wysoką śmiertelnością. W Polsce od 2017 roku szczepienia przeciwko pneumokokom znalazły się w programie szczepień ochronnych. Na polskim rynku istnieją szczepionki koniugowane przeciwko pneumokokom zawierające 10 (PCV10) lub 13 (PCV13) antygenów szczepów najczęściej wywołujących zakażenia inwazyjne, a także szczepionka polisacharydowa z 23 serotypami. Do realizacji PSO stosuje się PCV10, PCV13 jest natomiast wykorzystywana w ramach szczepień zalecanych. Szczepienia ochronne przyczyniły się do obniżenia częstości występowania IChP wywoływanej przez szczepy szczepionkowe, wzrasta jednak liczba zakażeń serotypami niezawartymi w szczepionkach.
W pracy przedstawiono zasady nawadniania dożylnego głównie w przebiegu ostrych biegunek infekcyjnych z uwzględnieniem odmiennych zasad postępowania w odwodnieniu izotonicznym i hipotonicznym a odwodnieniu hipertonicznym. Przedstawiono zasady bezpiecznej terapii kwasicy metabolicznej oraz hipokaliemii. Szczególną uwagę poświęcono jednemu z największych osiągnięć medycyny: nawadnianiu doustnemu, szeroko dyskutując mechanizm działania i skład płynów do nawadniania doustnego.
Zatrucie paracetamolem jest jedną z ważnych przyczyn hospitalizacji pacjentów pediatrycznych. Lek jest powszechnie stosowany i bezpieczny w przypadku odpowiedniego stosowania, jednak może być przyczyną bezpośredniego zagrożenia zdrowia i życia pacjenta w przypadku zażycia toksycznej dawki. Wiedza na temat postępowania w przypadku zatrucia jest niezwykle cenna, gdyż prawidłowe i szybkie postępowanie pozwala uchronić pacjenta przed niebezpiecznymi następstwami. Artykuł zawiera omówienie przypadku zatrucia i zalecane postępowanie diagnostyczno-terapeutyczne.