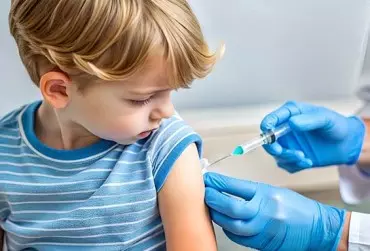
Terapia przeciwbólowa u dzieci do dziś stanowi dla klinicystów wyzwanie zarówno pod kątem etycznym, jak i medycznym. Na lekarzach spoczywa obowiązek dobrania odpowiedniego i bezpiecznego analgetyku, jak również zapewnienia komfortu zarówno małemu, jak i starszemu pacjentowi podczas jego hospitalizacji. W prowadzeniu właściwej terapii pomocne jest regularne ocenianie natężenia bólu dzięki różnorodnym skalom dostosowanym do wieku dziecka, a także stosowanie zasad drabiny analgetycznej. Według nowych wytycznych WHO przy umiarkowanym bólu słabe opioidy można zastąpić mniejszymi dawkami mocnych opioidów. Ponadto na każdym stopniu drabiny można stosować nieopioidowe leki przeciwbólowe. Najczęściej stosowanymi lekami z tej grupy są paracetamol i ibuprofen. Liczne badania wykazały skuteczność analgezji multimodalnej, która polega na użyciu kilku analgetyków o różnym mechanizmie działania w połączeniu ze znieczuleniem regionalnym bądź miejscowym. Korzyści terapeutyczne przynosi też stosowanie koanalgetyków, których głównym zadaniem jest potęgowanie działania przeciwbólowego przy jednoczesnym zmniejszaniu niepożądanych efektów ubocznych, np. opioidów.
Dział: Studium przypadku
Wirusy są najczęstszą przyczyną infekcji górnych dróg oddechowych u dzieci. Mamy jednak dość ograniczone możliwości, aby leczyć je przyczynowo, skupiamy się przede wszystkim na łagodzeniu objawów. Pelargonia afrykańska jest aktywnie działającym lekiem roślinnym, który ze względu na swoje dobrze udokumentowane badania polecany jest przez towarzystwa naukowe do leczenia infekcji dróg oddechowych. Udowodniono, że zastosowanie ekstraktu z pelargonii skraca czas trwania infekcji i łagodzi jej przebieg. Ma bezpośrednie działanie przeciwwirusowe, przeciwbakteryjne oraz immunomodulujące.
Alergiczny nieżyt nosa jest jedną z najczęstszych przewlekłych chorób zapalnych układu oddechowego na świecie, w Polsce dotyczy 25% populacji. Na wzrost częstości jego występowania wpływają zmiany środowiskowe, klimatyczne oraz zmiana stylu życia. W leczeniu ANN stosowane są leki przeciwhistaminowe II generacji oraz glikokortykosteroidy w postaci preparatów donosowych.
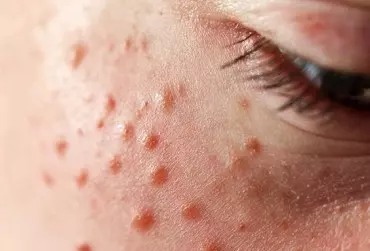
Brodawki wirusowe są bardzo częstymi infekcjami skóry u dzieci. Zmiany mogą być rozległe i powodować dolegliwości bólowe, stąd też konieczne jest włączenie skutecznego leczenia. Terapia brodawek wirusowych u dzieci jest niekiedy trudna i wymaga cierpliwości zarówno ze strony pacjenta, jak i lekarza.
Biegunka podróżnych jest najczęstszą dolegliwością podróżujących dzieci. W artykule przedstawiono aktualną wiedzę na temat biegunki podróżnych u dzieci z uwzględnieniem epidemiologii, czynników ryzyka, środków zapobiegawczych, objawów, powikłań, czynników sprawczych oraz postępowania terapeutycznego.
Świerzb jest chorobą pasożytniczą skóry, za którą odpowiadają roztocza świerzbowca Sarcoptes scabiei. Infekcja przenosi się poprzez kontakt bezpośredni i/lub pośredni. Podkreśla się, że infekcja zdecydowanie częściej dotyczy dzieci i młodych dorosłych, najprawdopodobniej wskutek niedostatecznej diagnostyki i niekiedy braku uczucia świądu. Rozpoznanie choroby następuje na podstawie charakterystycznego obrazu klinicznego w połączeniu z wywiadem medycznym i wynikami badań pomocniczych. W przypadku świerzbu za główne cele terapeutyczne uznaje się eradykację pasożytów, zapobieganie rozprzestrzenianiu się infekcji na inne osoby, zmniejszanie nasilenia świądu oraz rozpoznanie i leczenie ewentualnych powikłań. Konieczne jest prowadzenie równoczesnej terapii u pacjentów zarażonych, domowników i osób mających z nimi kontakt, co wynika z ryzyka występowania infekcji bezobjawowej lub przedłużonego okresu latencji objawów. W poniższym artykule opisano możliwości terapeutyczne w przypadku świerzbu, ze szczególnym uwzględnieniem permetryny 5% w kremie.
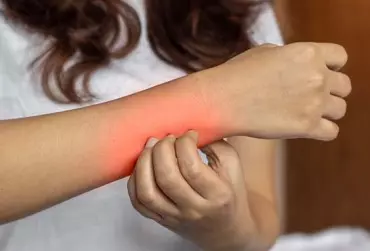
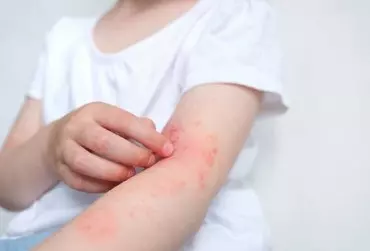
Zapalenie skóry (dermatitis) i wyprysk to pojęcia, które bywają stosowane zamiennie, głównie z uwagi na ich ogólny charakter i rozwój stanu zapalnego obejmującego powierzchowne warstwy skóry właściwej oraz stanu gąbczastego naskórka. Świąd uznawany jest za objaw chorobowy i może występować w obrębie powierzchni skóry, błon śluzowych, górnego odcinka układu oddechowego i spojówek. Warto podkreślić, że w zależności od wieku pacjenta przyczyny zapalnych zmian skórnych z towarzyszącym świądem są różne. W poniższym artykule omówiono najczęściej występujące dermatozy świądowe: atopowe zapalenie skóry, infekcyjne, mastocytozę, z uwzględnieniem zaleceń terapeutycznych.
„Ból to subiektywnie przykre oraz jednoznacznie negatywne wrażenie zmysłowe i emocjonalne powstające pod wpływem bodźców uszkadzających tkankę lub zagrażających jej uszkodzeniu albo opisywanym w kategoriach takiego uszkodzenia”. Populacja dziecięca stanowi szczególną grupę pacjentów, u których ocena dolegliwości bólowych jest szczególnie trudna, dlatego istotne jest dobranie odpowiedniej skali oceny bólu. Najczęściej wykorzystywane skale to: NRS, VAS, VRS. W przypadku pacjentów pediatrycznych, w zależności od wieku, wykorzystuje się: MPIS/NIPS, FLACC, skalę Oucher, skalę Wang-Becker. W przypadku leczenia zamkniętego rozróżniamy leczenie bólu ostrego i przewlekłego. Do leczenia przewlekłego stosuje się: paracetamol, ibuprofen, kwas acetylosalicylowy, ketoprofen, metamizol. Na drugim stopniu drabiny analgetycznej wykorzystuje się: morfinę, fentanyl, oksykodon, metadon i hydromorfon. Analgezja multimodalna polega na stosowaniu terapii kilkoma lekami przeciwbólowymi lub łączeniu ich z koanalgetykami w celu zmniejszenia liczby działań niepożądanych.
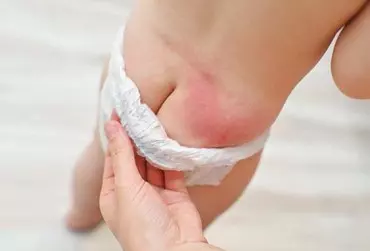
Charakterystyczną formą kontaktowego zapalenia skóry z podrażnienia jest pieluszkowe zapalenie skóry – PZS (ang. Diaper dermatitis, Dermatitis glutealis), czyli jedno z najczęstszych schorzeń wieku niemowlęcego i wczesnodziecięcego. Objawia się jako stan zapalny skóry zlokalizowany w miejscu przylegania pieluszki, najczęściej przyjmując postać zmian rumieniowych. Skóra zmieniona chorobowo wymaga szczególnego traktowania oraz starannie dobranych preparatów do codziennej pielęgnacji. Prawidłowa pielęgnacja jest również elementem profilaktyki pieluszkowego zapalenia skóry.
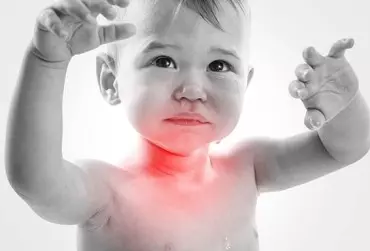
Ostre podgłośniowe zapalenie krtani to ostra infekcja, najczęściej o etiologii wirusowej, prowadząca do obrzęku błony śluzowej wyściełającej gardło, krtań i tchawicę. W większości przypadków jest to choroba samoograniczająca się, jednak nasilona duszność u małych dzieci może być stanem zagrażającym życiu i wymagać szybkiego leczenia [1].
Padaczka u dzieci jest niezwykle heterogennym zespołem chorobowym. To zróżnicowanie dotyczy zarówno etiologii, przebiegu, jak i terapii. W pracy przedstawiono warunki konieczne do spełnienia przy wyborze leczenia oraz sposoby leczenia niektórych encefalopatii padaczkowych.
Skóra pełni wiele różnorodnych zadań, z których najważniejsze to pełnienie funkcji fizycznej i chemicznej bariery przed zewnętrznymi czynnikami środowiska, a także funkcji immunologicznej, w której pośredniczy szereg komórek (m.in. keratynocyty, komórki dendrytyczne, limfocyty i mastocyty). Wszystkie te elementy układu współpracują ze sobą w koordynowaniu odpowiedzi odpornościowej.