Rozwój mowy, zazwyczaj przebiegający według podobnego wzorca, może u niektórych dzieci wyglądać odmiennie. U części dziecięcej populacji odnotowuje się opóźnienia tego procesu, które sprawiają, że dzieci te nie rozwijają o czasie umiejętności komunikacyjnych. Istotne jest, aby odróżnić zakłócenia rozwoju mowy, mieszczące się w ramach różnic indywidualnych, od zaburzeń tego procesu, mających charakter patologiczny. Ich wczesne zdiagnozowanie daje szansę na szybkie podjęcie efektywnej terapii logopedycznej.
Dział: Studium przypadku
Streptococcus pneumoniae (pneumokok) jest jednym z najgroźniejszych bakteryjnych patogenów człowieka, mogących powodować choroby inwazyjne, cechujące się wysoką śmiertelnością i wieloma trwałymi powikłaniami [1]. Czynnikiem odpowiedzialnym za inwazyjny charakter tej Gram-dodatniej bakterii jest jej polisacharydowa otoczka. Na podstawie różnic w budowie tej otoczki wyodrębniono dotychczas ponad 90 (93–97 według różnych doniesień) serotypów pneumokoków.
W Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych (The International Statistical Classification of Diseases and Related Health Problems znanej jako lista ICD) „korek woskowinowy” funkcjonuje pod numerem H61, jako ICD-10: H61.23: Impacted cerumen, bilateral.
Zakrzepowa plamica małopłytkowa (thrombotic trombocytopenic purpura, TTP, dawniej zespół Moschowitza) to choroba, której istotą jest powstawanie zakrzepów w naczyniach włosowatych i drobnych tętniczkach, co prowadzi do wystąpienia typowej pentady objawów: małopłytkowości ze zużycia, niedokrwistości hemolitycznej mikroangiopatycznej, gorączki oraz cech uszkodzenia różnych narządów, głównie niewydolności nerek i zaburzeń neurologicznych. Schorzenie to zaliczane jest do grupy tzw. mikroangiopatii zakrzepowych. Wyróżniamy dwie główne postaci TTP – wrodzoną (rodzinną, dziedziczną, tzw. zespół Upshawa-Schulmana) – związaną z defektem genetycznym – oraz postać nabytą (idiopatyczną) związaną z wytwarzaniem autoprzeciwciał. Przebieg choroby i postępowanie lecznicze różni się w zależności od postaci. U dzieci najczęściej mamy do czynienia z postacią wrodzoną TTP, postaci nabyte są w tej grupie wiekowej stosunkowo rzadkie.
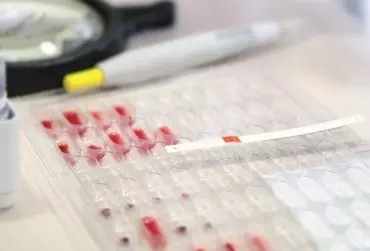
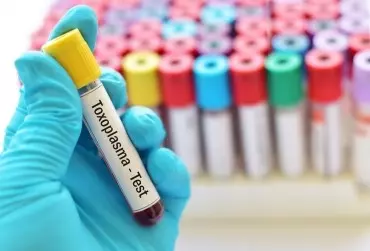
Wrodzona toksoplazmoza jest chorobą pasożytniczą, szeroko rozpowszechnioną w świecie, a powodowaną przez pierwotniaka Toxoplasma gondii. Według najnowszych badań nadzorowanych przez Światową Organizację Zdrowia częstość wrodzonej toksoplazmozy na świecie szacuje się na 190 000 przypadków rocznie, co w przeliczeniu na wskaźnik liczby lat utraconych z powodu niepełnosprawności i zgonów (wskaźnik DALY: 1,2 mln lat rocznie) oznacza bardzo duże, globalne obciążenie chorobą [1].
Emolienty są to substancje do stosowania zewnętrznego o niezwykle wysublimowanej charakterystyce. Mają one za zadanie przywrócenie i utrzymanie właściwego nawilżenia, natłuszczenia i elastyczności skóry, jak również uzupełnienie i poprawienie struktury bariery naskórkowej w niektórych dermatozach, w których istnieje defekt wspomnianej bariery. Jak dotychczas nie dokonano optymalnego tłumaczenia na język polski słowa „emolient”. Zatem w literaturze polskojęzycznej posługujemy się międzynarodową terminologią emolient. Preparaty te są stosowane zarówno w terapii aktywnej dermatoz zapalnych, jak również w profilaktyce niektórych, genetycznie uwarunkowanych chorób skóry, takich jak atopowe zapalenie skóry (AZS), łuszczyca, rybia łuska, alergiczne kontaktowe zapalenie skóry. Istnieje bardzo wiele odmian emolientów o zróżnicowanej charakterystyce w odniesieniu do składu, podłoża jak też efektu klinicznego, który zamierzamy osiągnąć poprzez ich zastosowanie. Wybór jest zatem bardzo szeroki i niezwykle istotna jest wiedza odnośnie dostępnych emolientów, które stanowić powinny zazwyczaj jeden z elementów złożonej terapii chorób skóry.
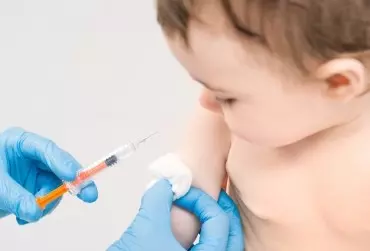
Ponad połowa niemowląt w pierwszych miesiącach życia demonstruje szereg niespecyficznych objawów z przewodu pokarmowego, od łagodnych regurgitacji i kolkowych bólów brzucha, po zaburzenia o ciężkim przebiegu z odmową przyjmowania pokarmu przez dziecko i/lub zahamowaniem jego procesów wzrastania [1, 2, 3, 4]. O ile ciężkie zaburzenia zwykle nie budzą wątpliwości i ułatwiają podjęcie szybkiej decyzji o konieczności diagnostyki i leczenia dziecka, o tyle objawy o łagodnym lub umiarkowanym przebiegu nastręczają już znacznie więcej dylematów, bowiem postawienie granicy pomiędzy zaburzeniami czynnościowymi a alergią nie zawsze jest proste. Wynika to głównie z braku wiarygodnych, szybkich i powtarzalnych testów potwierdzających rozpoznanie alergii [1, 2, 3, 4]. Z jednej strony nie chcemy narażać dziecka, które może prezentować jedynie zaburzenia czynnościowe, na zbędne badania, niewnoszące nic do rozpoznania. Z drugiej nie chcemy zlekceważyć objawów mogących świadczyć o alergii na pokarm (tabela 1).
Dorośli coraz częściej decydują się na odżywianie według modelu diety wegetariańskiej i w taki sposób wychowują również swoje dzieci. Z tego względu, że dieta ta zakłada ograniczenie pewnych grup produktów, istnieje ryzyko niewystarczającego spożycia ważnych dla rozwoju dziecka składników odżywczych. Istotna wydaje się w tej sytuacji odpowiednia edukacja rodziców decydujących się na wychowywanie dzieci według założeń diety wegetariańskiej. W poniższym artykule przedstawiono zarówno pozytywne jak i negatywne aspekty stosowania diety wegetariańskiej u dzieci. Zwrócono uwagę na potencjalnie niedoborowe składniki diety, które należy uzupełniać poprzez większe spożycie produktów z innych grup żywieniowych lub dostarczać w postaci suplementów diety. Zaproponowano przykładowy model żywienia dziecka odżywianego według diety wegetarianskiej.
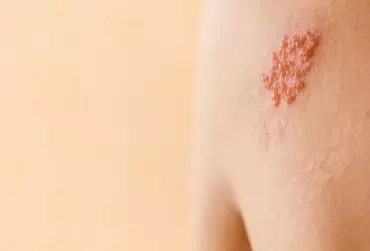
Półpasiec jest wynikiem reaktywacji utajonego zakażenia wirusem ospy wietrznej i półpaśca (varicella zoster virus, VZV) [1]. VZV (HHV-3 Human herpesvirus 3) jest wirusem z rodziny Herpesviridae – tej samej, do której należą wirusy opryszczki pospolitej. Pierwotne zakażenie skutkuje zachorowaniem na ospę wietrzną. Wirus ospy wietrznej i półpaśca nie ulega eliminacji z organizmu i pozostaje w postaci latentnej w zwojach czuciowych nerwów rdzeniowych i czaszkowych. W późniejszym życiu, w warunkach obniżonej odporności, może dojść do jego reaktywacji, czego skutkiem jest półpasiec. U dzieci nie występuje często, jego przebieg jest zwykle łagodniejszy, a ryzyko powikłań mniejsze niż u osób dorosłych [2].
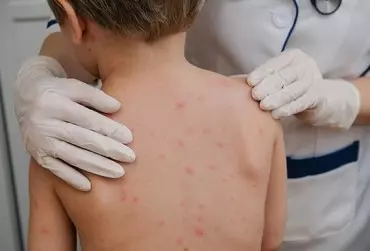
Ospa wietrzna jest stosunkowo często występującą w Polsce i najczęściej łagodną chorobą wieku dziecięcego. Skuteczną metodą zapobiegającą ospie wietrznej jest szczepienie ochronne, które może być podawane od 9. m.ż. W przebiegu ospy na skórze całego ciała występują zmiany pęcherzykowe na podłożu rumieniowym, zmiany mogą obejmować także błony śluzowe. Najczęściej obserwowanym powikłaniem ospy wietrznej jest bakteryjne nadkażenie wykwitów, zapalenie płuc, a także powikłania neurologiczne – ataksja móżdżkowa, zapalenie opon mózgowo-rdzeniowych. Leczenie ospy wietrznej w niepowikłanych przypadkach u pacjentów poniżej 12. r.ż. jest objawowe. Leczenia przyczynowego wymagają pacjenci powyżej 12. r.ż, chorzy przewlekle, osoby z upośledzoną odpornością i dzieci z kontaktów domowych.
Ocena rozwoju fizycznego i jego monitorowanie jest podstawowym zadaniem lekarza pediatry, które ma na celu wyodrębnienie grupy dzieci z zaburzeniami wzrastania. Zaburzenia wzrastania mogą być objawem choroby, niekoniecznie endokrynologicznej. Najczęściej jednak niedobór wysokości ciała lub nadmierny wzrost u dzieci jest wariantem normy.
Motoryka mała to sprawność ruchowa ręki. Dzięki niej dzieci a później dorośli są w stanie wykorzystywać ręce do chwytania i manipulowania zabawkami i przedmiotami. Obserwując dzieci, nietrudno dostrzec istniejące między nimi różnice w zakresie umiejętności motorycznych rąk. Różnica ta wynika zarówno z odmienności osobniczej, jak i z ewentualnych patologii.