Większość przypadków COVID-19 dotyczy głównie dorosłych. Częstość występowania COVID-19 jest znacznie mniejsza u dzieci niż u dorosłych, ale występowanie zakażeń SARS-CoV-2 u dzieci jest prawdopodobnie niedodiagnozowane w wyniku dużej liczby przypadków bezobjawowych lub łagodnie przebiegających. Dzieci są narażone na ogniska zakażeń rodzinnych. Transmisja wertykalna zakażeń lub przenoszenie wirusa z mlekiem matki nie zostały jeszcze udowodnione. Znaczna część zakażeń SARS-CoV-2 u dzieci ma charakter bezobjawowy. W przypadkach objawowych zazwyczaj obserwuje się łagodne objawy: kaszel, gorączkę, ból gardła, objawy żołądkowo-jelitowe. Część przypadków COVID-19 u dzieci może wymagać przyjęcia do szpitala. Jednak konieczność hospitalizacji na oddziałach intensywnej terapii i przypadki śmiertelne zdarzają się stosunkowo rzadko. Wieloukładowy zespół zapalny u dzieci i młodzieży czasowo związany z SARS-CoV-2 jest nowo pojawiającą się chorobą, która może mieć ciężki przebieg. Większość przypadków COVID-19 u dzieci wymaga leczenia objawowego. W przypadku ciężkiej lub krytycznej choroby decyzja o rozpoczęciu leczenia przeciwwirusowego powinna być podejmowana indywidualnie. Przypadki wielosystemowego zespołu zapalnego u dzieci i młodzieży związanego z SARS-CoV-2 wymagają leczenia immunomodulacyjnego. Dostępne szczepienia ochronne są bezpieczne i aktualnie stanowią jedyną metodę zmierzającą do opanowania częstości nowych zakażeń SARS-CoV-2, ale zarejestrowane do populacji powyżej 16. r.ż.
Autor: Katarzyna Mazur-Melewska
Choroba wywołana przez SARS-CoV-2 (COVID-19) u dzieci ma zwykle łagodny przebieg. Jednak w wybranych przypadkach obraz choroby może być ciężki, a objawy kliniczne mogą różnić się od dorosłych. W kwietniu 2020 r. pojawiły się doniesienia o manifestacji klinicznej u dzieci podobnej do choroby Kawasakiego (KD). Od tego czasu liczba doniesień dotyczących podobnych przypadków na całym świecie rośnie. Zespół ten został określony jako wielosystemowy zespół zapalny u dzieci (MIS-C). Objawy kliniczne MIS-C obejmują uporczywą gorączkę, objawy żołądkowo- -jelitowe (ból brzucha, wymioty, biegunka), wysypkę i zapalenie spojówek. U części pacjentów po kilkudniowej gorączce dochodzi do rozwoju objawów wstrząsu. W wynikach badań laboratoryjnych stwierdza się: limfocytopenię, podwyższone wykładniki stanu zapalnego (białko C-reaktywne, OB, D-dimery) i podwyższone wskaźniki uszkodzenia mięśnia sercowego (troponina, BNP).
Gorączka stanowi najczęstszą przyczynę konsultacji pediatrycznych. W większości przypadków jest objawem chorób o charakterze samoograniczającym się. U części dzieci może być jednak przejawem poważnego zakażenia bakteryjnego, które wymaga włączenia odpowiedniego leczenia przyczynowego. Z tego względu ważne jest wyłonienie dzieci obarczonych ryzykiem ciężkiego przebiegu choroby, u których należy wykonać badania diagnostyczne, by ustalić właściwe rozpoznanie.
Wirus grypy powoduje corocznie znaczną liczbę zachorowań epidemicznych w sezonie od października do kwietnia. Podstawowym objawem klinicznym grypy jest wysoka, zwykle trwająca kilka dni gorączka. Do innych objawów należy kaszel, wydzielina z nosa, uczucie osłabienia i bóle mięśniowe. Leczenie grypy zwykle jest objawowe. Dostępne leczenie przyczynowe w postaci oseltamiviru rekomendowane jest w grupach pacjentów, w których możemy spodziewać się ciężkiego przebiegu choroby lub w przypadkach powikłanych. Grypa może mieć ciężki przebieg nawet u wcześniej zdrowego dziecka, nieobciążonego czynnikami ryzyka powikłanego przebiegu choroby. Skutecznym sposobem zapobiegania zachorowaniom na grypę są szczepienia ochronne. W przypadku dzieci szczególnie zaleca się szczepienia od 6. m.ż. do ukończenia 60. m.ż.; ogólne zalecenia mówią jednak o grupie wiekowej do ukończenia 18. r.ż.
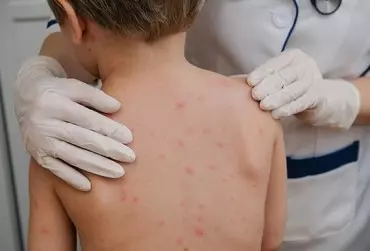
Ospa wietrzna jest stosunkowo często występującą w Polsce i najczęściej łagodną chorobą wieku dziecięcego. Skuteczną metodą zapobiegającą ospie wietrznej jest szczepienie ochronne, które może być podawane od 9. m.ż. W przebiegu ospy na skórze całego ciała występują zmiany pęcherzykowe na podłożu rumieniowym, zmiany mogą obejmować także błony śluzowe. Najczęściej obserwowanym powikłaniem ospy wietrznej jest bakteryjne nadkażenie wykwitów, zapalenie płuc, a także powikłania neurologiczne – ataksja móżdżkowa, zapalenie opon mózgowo-rdzeniowych. Leczenie ospy wietrznej w niepowikłanych przypadkach u pacjentów poniżej 12. r.ż. jest objawowe. Leczenia przyczynowego wymagają pacjenci powyżej 12. r.ż, chorzy przewlekle, osoby z upośledzoną odpornością i dzieci z kontaktów domowych.