Wystąpienie epizodu drgawek gorączkowych u dziecka jest objawem wzbudzającym u rodziców silne uczucie niepokoju, strachu o dziecko. Pomimo ich częstego występowania – drgawki gorączkowe występują
u 2–4% populacji do lat pięciu – nadal wiążą się z nadmiernymi działaniami zarówno u rodziców podejmujących próby reanimacji dziecka, ale także u lekarzy wdrażających zbyt szeroką diagnostykę.
Dział: Studium przypadku
Zaparcie, występujące w populacji dziecięcej z częstością 1:30, jest zaburzeniem głównie o etiologii czynnościowej, w którym podstawą leczenia jest długotrwałe stosowanie leków osmotycznie czynnych w prawidłowych dawkach. Mimo to wokół zaparcia narosło wiele mitów często powtarzanych zarówno przez rodziców, jak i lekarzy, doprowadzających do braku skuteczności postępowania terapeutycznego, co najczęściej skutkuje pogłębianiem się tego zaburzenia. W artykule zostanie omówione postępowanie diagnostyczne oraz terapeutyczne w zaparciu oraz pojawią się dwa opisy przypadków klinicznych prawidłowo oraz nieprawidłowo leczonego zaparcia.
Kaszel to naturalny odruch obronny organizmu oczyszczający drogi oddechowe z nadmiaru wydzieliny oraz aspirowanych płynów, pokarmów czy innych ciał obcych. Nie zawsze musi być objawem choroby –
zdrowe dziecko kaszle średnio 11 razy w ciągu doby [1]. Kiedy jednak częstotliwość i nasilenie kaszlu zwiększają się, obniża to jakość życia dziecka i jego rodziny oraz jest jedną z najczęstszych przyczyn konsultacji pediatrycznych
Niedokrwistość z niedoboru żelaza jest wciąż aktualnym problemem u dzieci w każdym wieku, choć najczęściej obserwuje się ją u niemowląt i dzieci do 24. m.ż., ale także w okresie dojrzewania. Prawidłowa wczesna diagnostyka, konsekwentne długie leczenie są podstawowymi warunkami do jej zwalczenia i tym samym do zapewnienia dzieciom właściwych warunków do rozwoju
Bezdechy występujące u dzieci mają wiele przyczyn. Krótkie epizody bezdechów mogą występować u zupełnie zdrowych noworodków i młodych niemowląt. Przykładami mogą być: bezdechy przy karmieniu (tzw. feeding apnea, polegające na chwilowym, odruchowym zatrzymywaniu oddechu w czasie ssania i połykania pokarmu), przy oglądaniu gardła i próbach czyszczenia nosa, jako reakcja na nagły hałas czy bodziec termiczny, lub też oddech periodyczny. Żadne z nich nie jest objawem patologicznym. Pojawienie się dłuższych epizodów bezdechów, szczególnie prowadzących do bradykardii czy hipoksemii, jest zawsze wyrazem określonej nieprawidłowości
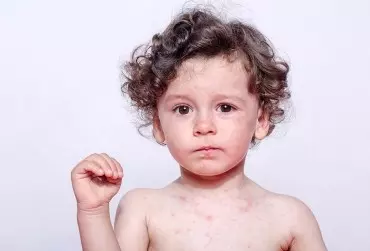
Odra (Morbilli, measles, rubeola) jest ostrą chorobą zakaźną przebiegającą z gorączką, stanem zapalnym błon śluzowych i wysypką. Choroba przenosi się drogą kropelkową, a źródłem zakażenia jest chory. Zakaźność jest bardzo wysoka. Szacuje się, że jeden chory na odrę zakaża ok. 18 osób. Okres zakaźności trwa od pięciu dni przed wystąpieniem wysypki do trzech dni od jej wystąpienia. Większość zachorowań występuje u dzieci do 15. r.ż. Podatny na zakażenie jest jednak każdy człowiek, niezależnie od wieku, który nie przebył odry lub nie był dwukrotnie zaszczepiony. Nie chorują niemowlęta do 6. m.ż., chronione przez przeciwciała klasy IgG, o ile ich matki chorowały na odrę lub były szczepione.
Ostre zapalenie oskrzelików jest chorobą dolnych dróg oddechowych najczęściej występującą w 1. r.ż. [1] Przebiega głównie pod postacią nieżytu górnych dróg oddechowych połączonego z kaszlem i zwiększonym wysiłkiem oddechowym. Objawy zwykle nie są mocno nasilone i ulegają samoograniczeniu w ciągu kilku dni, mogą się jednak wiązać z trudnościami w karmieniu dziecka. Możliwy jest również ciężki przebieg ostrego zapalenia oskrzelików wymagający hospitalizacji
Krztusiec jest ostrą chorobą zakaźną wywołaną przez Bordetella pertussis. Charakteryzuje się nawracającymi napadami kaszlu oraz dusznością wdechową. Najciężej chorują niemowlęta i małe dzieci. Młodzież i dorośli chorują lżej, ale stanowią główne źródło zakażenia. W artykule omówiono obraz kliniczny krztuśca, epidemiologię oraz metody diagnostyczne. Powszechne szczepienia niemowląt przyczyniły się do poprawy sytuacji epidemiologicznej.
Od kilkunastu lat obserwuje się jednak na świecie wzrost zachorowań na krztusiec u dzieci starszych, młodzieży i dorosłych. Wynika to prawdopodobnie z wygasania odporności poszczepiennej. Podstawowym sposobem profilaktyki są nadal szczepienia ochronne nie tylko małych dzieci, ale nastolatków i dorosłych.
Od lat 80. ubiegłego wieku obserwujemy dramatyczny wzrost liczby nowych zachorowań na cukrzycę typu 1
(type 1 diabetes – T1D) wśród dzieci i młodzieży, w szczególności w najmłodszych grupach wiekowych [1–3].
W Polsce, po transformacji ustrojowej i zmianach ekonomicznych, notuje się jeden z najszybszych wzrostów
liczby nowych przypadków T1D. Od roku 1989 wskaźnik zapadalności wśród dzieci i młodzieży w wieku
0–14 lat wzrósł ponad czterokrotnie, osiągając w 2012 r. wartość 22,74 na 100 000 osób/rok [2, 3].
Wśród pacjentów zgłaszających dolegliwości ze strony przewodu pokarmowego tylko kilka procent cierpi na organiczną chorobę przewodu pokarmowego [1]. Znaczna większość z nich ma zaburzenia czynnościowe
przewodu pokarmowego (CzZPP). CzZPP zostały sklasyfikowane według III Kryteriów Rzymskich [2]. Wyróżniają one zaburzenia u dzieci do 4. r.ż., które zostały omówione w I części artykułu, oraz zaburzenia u starszych dzieci i młodzieży będące treścią niniejszego artykułu, czyli części II.
Ostre bakteryjne zapalenie błony śluzowej gardła i migdałków podniebiennych (tonsillopharyngitis), przebiegające z wysoką gorączką, często określane jest mianem anginy. W istocie anginą powinniśmy nazywać ostrą chorobę zakaźną o etiologii bakteryjnej, w której objawom miejscowym obejmującym głównie tkankę chłonną gardła w obrębie tzw. pierścienia Waldeyera (tonsillitis) towarzyszy toksemia z objawami ogólnoustrojowymi. Zapalenie dotyczące głównie błony śluzowej gardła bez objawów ogólnoustrojowych powinno być określone mianem pharyngitis. Czynnikiem patogennym anginy jest najczęściej Streptococcus pyogenes, paciorkowiec beta-hemolizujący grupy A.
Zaburzenia funkcji tarczycy u dzieci występują rzadziej niż u dorosłych. Mimo to stanowią bardzo istotny problem kliniczny ze względu na następstwa, które mogą powodować. Hormony tarczycy odgrywają ważną rolę na każdym etapie rozwoju dziecka, począwszy od wczesnego okresu płodowego. Wrodzona niedoczynność tarczycy jest objęta programem obowiązkowych badań przesiewowych prowadzonych
w Polsce u wszystkich noworodków.