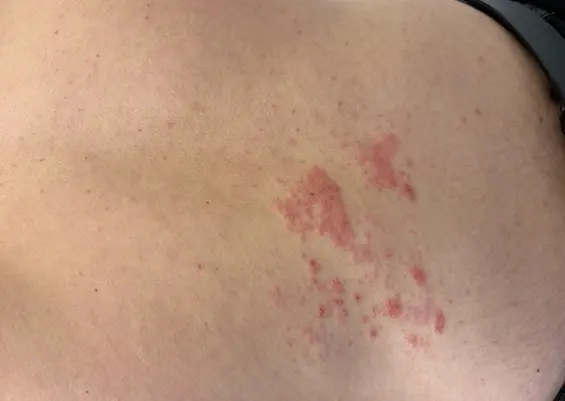
Łuszczyca jest przewlekłą, układową, zapalną chorobą autoimmunizacyjną. Ocenia się, że jest to druga najczęstsza choroba skóry w populacji dziecięcej i dotyczy około 1% dzieci, z przewagą dziewczynek. Podkreśla się, że w ostatnich latach częstość występowania łuszczycy u dzieci znacząco wzrosła.
Rozwój łuszczycy ma charakter wieloczynnikowy. Za główne elementy patogenetyczne choroby uznaje się przewlekły stan zapalny, zwiększoną proliferację keratynocytów oraz zaburzenia ich różnicowania. Warto podkreślić, że w obrębie blaszki łuszczycowej stwierdza się złożoną interakcję pomiędzy keratynocytami i innymi komórkami, jak limfocyty T, komórki Langerhansa, makrofagi, których aktywacja prowadzi do uwalniania wielu cytokin i mediatorów stanu zapalnego.
W przypadku populacji pediatrycznej, podłoże genetyczne choroby wydaje się dobrze udokumentowane. Dodatni wywiad rodzinny występuje u 35–90% pacjentów z łuszczycą, z czego 30% to krewni pierwszego stopnia. Ponadto łuszczyca częściej dotyczy bliźniąt monozygotycznych w porównaniu do bliźniąt dwuzygotycznych. Warto podkreślić, że obecnie znanych jest około 1300 genów podatności na rozwój choroby, a za najważniejszy uznaje się ludzki antygen leukocytarny HLA-Cw6. Wykazano, że w przypadku obecności tego genu względne ryzyko rozwoju łuszczycy wynosi 13% dla osób rasy kaukaskiej i 25% dla populacji japońskiej. Co ciekawe, niekiedy wyróżnia się dwa typy łuszczycy – typ I o wczesnym początku, dodatnim wywiadzie rodzinnym i obecnością HLA-Cw6 oraz typ II o późnym początku, bez wywiadu rodzinnego i bez ekspresji HLA-Cw6 [1–3].
Obraz kliniczny
Charakterystyczny dla łuszczycy jest remisyjno-nawrotowy przebieg, a zaostrzenia częściej występują w sezonach jesienno-zimowych. Pierwsze objawy skórne zazwyczaj pojawiają się około 9.–10. r.ż., przy czym uważa się, że wcześniejszy początek choroby może wskazywać na rozwój ciężkich postaci łuszczycy. U dzieci występują te same odmiany kliniczne łuszczycy, co u dorosłych, jednakże zmiany mogą różnić się pod względem rozmieszczenia i morfologii (tab. 1).
W przypadku łuszczycy u dzieci zmiany chorobowe często mają mniejsze rozmiary, są słabiej nacieczone i lokalizują się w obrębie twarzy. Warto podkreślić, że skóra głowy jest najczęściej zajmowanym obszarem anatomicznym i często pierwszą okolicą zmienioną chorobowo. Jednakże,...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 6 wydań czasopisma "Forum Pediatrii Praktycznej"
- Nielimitowany dostęp do całego archiwum czasopisma
- Dodatkowe artykuły niepublikowane w formie papierowej
- ...i wiele więcej!

Dołącz do grona pediatrów - praktyków, którzy stale pogłębiają swoją wiedzę
Co dwa miesiące otrzymuj algorytmy diagnostyczne i aktualne wytyczne leczenia dzieci, tworzone przez doświadczonych lekarzy – praktyków.