Trzyletni chłopiec skierowany z opieki doraźnej w trybie ostro dyżurowym z powodu obturacyjnego zapalenia oskrzeli. W wywiadzie od czterech dni głównym objawem był męczący kaszel, w dniu przyjęcia pojawił się stan podgorączkowy, duszność ze świstami i postękiwanie. W ciągu ostatnich dwóch miesięcy chorował na ostre zapalenie ucha środkowego prawego (OZUŚ), aktualnie w trakcie antybiotykoterapii amoksycyliną z kwasem klawulanowym (Augmentin) z powodu drugiego OZUŚ. Dotychczas niehospitalizowany, bez chorób przewlekłych, leków na stałe nie przyjmuje, alergie na leki matka neguje, szczepiony według kalendarza.
W badaniu fizykalnym przy przyjęciu dziecko przytomne, z dusznością spoczynkową: zaciąganie międzyżebrzy i dołka jarzmowego, saturacja 97%. W jamie nosowej zalegająca gęsta, śluzowa wydzielina ściekająca po tylnej ścianie gardła. W trakcie osłuchiwania stwierdzono wydłużony wydech, świsty, liczne furczenia, trzeszczenia zlokalizowane w rzucie dolnych pól płucnych po prawej stronie. W badaniu otoskopowym po stronie prawej uwidoczniono pozbawioną refleksu zaczerwienioną błonę bębenkową.
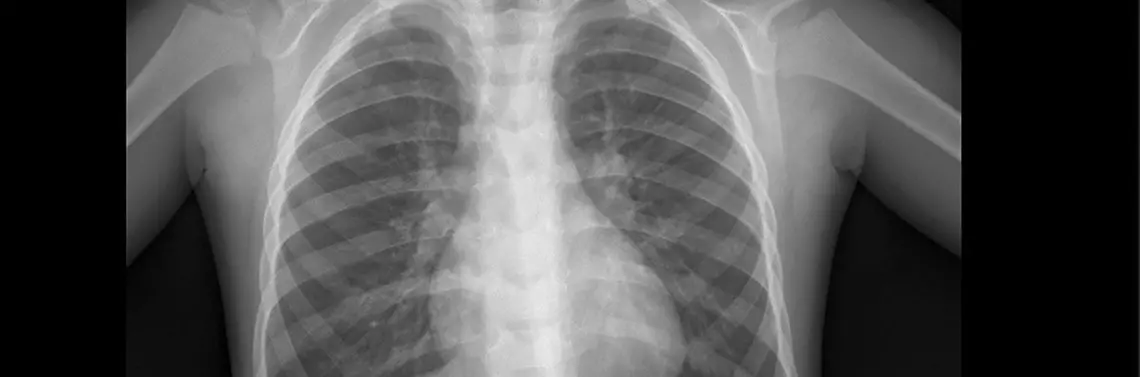
W wykonanych badaniach laboratoryjnych CRP 6,9 mg/l (norma < 5 mg/l), OB 24, pozostałe badania w tym morfologia, z rozmazem, jonogram, gazometria, mocznik, kreatynina prawidłowe. Test w kierunku obecności syncytialnego wirusa oddechowego (RSV) ujemny. Zdjęcie klatki piersiowej uwidoczniło zmiany zapalne (rycina 1).

Niewielkie pasmowate zagęszczenia odwnękowe w zakresie obu pól płucnych mogące odpowiadać zmianom zapalnym.
Poza tym pola płucne bez zagęszczeń ogniskowych. Kąty p-ż wolne.
W leczeniu kontynuowano antybiotykoterapię Augmentinem z korekcją dawki do 90 mg/kg mc na dobę w dwóch dawkach podzielonych. Jednorazowo podano hydrokortzon (Corhydron 100 mg), nebulizacje z budezonidu (Pulmicort) 500 mg 3 x dziennie oraz fenoterol z ioratropium (Berodual N 15 kropli w 2 ml soli fizjologicznej) 2 x dziennie, zadbano o odpowiednią toaletę nosa, dodano donosowe krople przeciwzapalne z furoinianem mometazonu (Momester) oraz krople obkurczające błonę śluzową z oksymetazoliną (Nasivin Kids), probiotyk Lakcid (Lactobacillus rhamnosus minimum 2 mld CFU pałeczek, szczep Lactobacillus rhamnosus Pen – 40%, szczep Lactobacillus rhamnosus E/N – 40%, szczep Lactobacillus rhamnosus Oxy – 20%) oraz lek mukoaktywny karbocysteinę (Pecto Drill 2,5 ml 2 x dobę).
W trakcie hospitalizacji pacjent nie gorączkował, kaszlał produktywnie. Nie obserwowano duszności, zmiany osłuchowe, w tym świsty uległy stopniowej regresji. Chłopiec został wypisany do domu w stanie ogólnym dobrym
w 4. dobie leczenia z zaleceniem kontynuacji farmakoterapii (antybiotykoterapia do łącznie 10. doby, zażywanie probiotyku dodatkowo 2 tygodnie po zakończeniu antybiotykoterapii, nebulizacje według schematu, zażywanie mukolityku przez 7 dni, krople do nosa Momester 14 dni) oraz kontroli w poradni laryngologicznej.
Kaszel
Kaszel jest zarówno fizjologicznym odruchem obronnym, jak i objawem chorobowym. Umożliwia oczyszczenie dróg oddechowych z wydzieliny oskrzelowej, zapobiega aspiracji płynu lub ciała obcego, towarzyszy chorobom górnych i dolnych dróg oddechowych, refluksowi żołądkowo-przełykowemu, ekspozycji na czynniki drażniące [1, 2]. Mnogość sytuacji, w których może wystąpić, powoduje, że jest jednym z najczęściej zgłaszanych symptomów w codziennej praktyce pediatrycznej.
Klasyfikacja oraz przyczyny kaszlu zawarte są w rycinie 2 [1].

Ze względu na sam charakter objawu, wyróżniamy kaszel suchy i produktywny [2]. Kaszlowi produktywnemu towarzyszy odkrztuszanie wydzieliny, często jest on związany z drugą fazą infekcji. W celu łagodzenia objawu ważne jest zapewnienie odpowiedniego nawilżenia powietrza oraz prawidłowego nawodnienia dziecka. Dobre efekty przynoszą również inhalacje 0,9% NaCl, które upłynniają wydzielinę [4].
W przypadku stwierdzenia zalegania wydzieliny w drogach oddechowych można rozważyć również stosowanie leków mukoaktywnych o wielokierunkowym zakresie działania. Jedną z dostępnych substancji jest karbocysteina [4].
Karbocysteina
Karbocysteina została zsyntetyzowana w latach 30. XX w. Modyfikuje właściwości wydzieliny oskrzelowej przez zwiększenie produkcji sialomucyn oraz fukomucyn [3, 5].
Powstały śluz jest mniej lepki, co ułatwia ruch rzęsek nabłonka oddechowego. Wykazano, że zmniejsza też przyleganie niektórych bakterii (H. Influenze) oraz wirusów (RSV) do śluzówki dróg oddechowych, jednakże podana samodzielnie nie jest w stanie w pełni zahamować infekcji [3, 8].
Dobrze przenika do płuc, osiągając maksymalne stężenia w surowicy i śluzie po ok. 1 godz. od podania. Wykazuje jednocześnie synergistyczne działanie z amoksycyliną oraz klarytromycyną, zwiększając ich stężenie w wydzielinie oskrzelowej [3, 7].
Przy stosowaniu powyżej 14 dni zwiększa ilość produkowanego przez nabłonek rzęskowy IgA [3, 5]. Wykazano, że zastosowanie przy leczeniu OZUŚ istotnie zmniejsza ryzyko interwencji chirurgicznej, skraca również czas objawów i zmniejsza ryzyko nawrotu [3, 6].
W porównaniu do dwóch najpopularniejszych mukolityków (ambroksolu i erdosteiny), które wpływają głównie na właściwości śluzu w drogach oddechowych, karbocysteina jest mniej wybiórcza i działa także na śluz znajdujący się w uchu wewnętrznym, w przewodzie pokarmowym i nabłonku moczowo-płciowym [3, 5].
Dawkowanie
Karbocysteinę podaje się doustnie. Dostępne formy to kapsułki, tabletki do ssania, oraz syrop. Należy podawać ją po posiłku, nie stosować w nocy i przed snem [8].
Dawkowanie przedstawia tabela 1.
Tab. 1. Dawkowanie karbocysteiny
| Dawkowanie: 20–30 mg/kg mc w 2–3 dawkach podzielonych | |
| Dzieci do 2. r.ż. | Brak rejestracji |
| Dzieci 2–5 lat | 125–250 mg 2 x dziennie |
| Dzieci 6–12 lat | 250 mg 2 x dziennie |
| Dorośli i dzieci powyżej 12. r.ż. | W razie potrzeby dawka nasycająca 2,25 g/d, a następnie 1,5 g/d w 3 dawkach podzielonych |
Wskazania
Zarejestrowane wskazania to objawowe leczenie chorób układu oddechowego przebiegających z nadmiernym wytwarzaniem gęstej i lepkiej wydzieliny oraz pomocniczo przy ostrym zapaleniu ucha środkowego.
Przeciwskazania
Leków mukolitycznych nie należy podawać przy zwężeniach dróg oddechowych, u pacjentów z mniejszą zdolnością odkrztuszania, u dzieci poniżej 2. r.ż. Ze względu na mechanizm działania nie zaleca się podawania karbocysteiny u osób z podejrzeniem choroby wrzodowej żołądka i dwunastnicy. Nie jest wskazane łączenie karbocysteiny z lekami przeciwkaszlowymi. Działanie karbocysteiny zmniejszają sole wapnia [4, 9].
Podsumowanie
Karbocysteina jest dobrze przebadanym, skutecznym preparatem, mającym zastosowanie w leczeniu kaszlu produktywnego u dzieci. Szczególnie korzystne jest włączenie jej przy współistniejących nawrotowych zapaleniach ucha środkowego oraz przy farmakoterapii infekcji dróg oddechowych z zaleganiem gęstej wydzieliny, w szczególności gdy planowane jest stosowanie amoksycyliny bądź klarytromycyny [3, 10].
Należy pamiętać, że przy wyborze mukolityku najważniejszym kryterium powinien być całościowy obraz choroby i decyzja o włączeniu farmakoterapii powinna być podejmowana za każdym razem indywidualnie.
Bibliografia:
- Kawalec W., Grenda R., Kulus M. Kaszel [w:] Pediatria, tom I, PZWL, Warszawa 2018, str. 309–311.
- Gajewski P. Kaszel [w:] Interna Szczeklika mały podręcznik 2019/2020, MP, Kraków 2019, str 78–80.
- Droździk M. Karbocysteina, PZWL, Warszawa 2011.
- Doniec Z., Mastalerz-Migas A., Krenke K., Mazurek H., Bieńkowski H. Rekomendacje postępowania diagnostyczno-terapeutycznego w kaszlu u dzieci dla lekarzy POZ [w:] Lekarz POZ 4/2016, str. 305–321.
- Balsamo R. Mucoactive drugs [w:] European Respiratory Review June 1, vol 19, str. 127–133.
- Moore R., Commins D., Bates G., Phillips C. S-carboxymethylcysteine in treatment of glue ear: quantitate systematic review [w:] BMC Family Practice, September 2001.
- Concia E., Dos Santis C., Marone P., Sardi C. Serum and bronchial concentrations of amoxicillin administered with abronchial fluidizer [w:] Bollettino dell’Istituto sieroterapico milanese, vol 61, marzec 1982, str. 64–70.
- Yasuda H. et al. Carbocisteine inhibits rhinovirus infection in human tracheal epithelial cells [w:] Eur Respir J vol 28, 2006, str. 51–58.
- Karbocysteina [w:] Baza leków medycyna praktyczna -https://www.mp.pl/pacjent/leki/subst.html?id=438.
- Yukiko I. et al. Clinical effects of clarithromycin on persisitent inflammation following Haemophilus influenzae-positive acute otitis media [w:] Acta Oto-Laryngologica 2015;135:217–225.